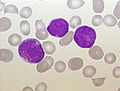
అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియా
| అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియా | |
|---|---|
| ప్రత్యేకత | Oncology |
అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియా అనే ఈ రకము కాన్సర్ ఎముక మజ్జలోని లాసికాణువు లేదా లింఫొసైట్లలలో జన్యు మార్పు సంభవించి, అవి నియంత్రణ లేకుండా విభజిస్తూ ఉండటం వల్ల ఏర్పడుతుంది. ఇది చాలా తొందరగా వ్యాప్తి చెందడము వలన దీనిని అక్యూట్ అని పిలుస్తారు. ఇది చాలా వరకు పదేళ్ల లోపు చిన్న పిల్లలోనే కనిపిస్తుంది కావున దీనిని బాల్య కాన్సర్ (చైల్డ్-హుడ్ కాన్సర్) అని అంటారు.[1] పెద్దలలో ఈ రకము చాలా అరుదుగా వస్తుంది, ఈ కాన్సర్ బారిన పడే పెద్దల సరాసరి వయస్సు 60 సంవత్సరాలు. కానీ ఇది అన్ని వయస్సుల వారికి రావొచ్చును.[2] అయితే చిన్న పిల్లలలో ఈ వ్యాధిని చాలావరుకు నయం చెయవచ్చును, కానీ పెద్దల్లో 40%-45% మంది మాత్రమే ఈ జబ్బునుండి విముక్తి పొందుతారు.[2][3]
లక్షణాలు
[మార్చు]- రక్తహీనత[4]
- అలసటగా వుండుట[4]
- ఎముకల నొప్పి[5]
- రక్తము తొందరగా గడ్డ కట్టక పొవుట.[4]
- ఆకలి నశించటం[5]
- శశోషరస గ్రంథులు వాచియుండుట[5]
- దీర్ఘకాలిక జ్వరము[5]
పై చెప్పబడిన లక్షణాలు ఉన్న అందరికీ ఈ జబ్బు ఏర్పడదు, ఇతర వ్యాధులకు కూడా ఇటువంటి లక్షణాలుంటాయి.
కారణాలు
[మార్చు]అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియాకు కచ్చితమైన కారణములంటూ లేవు కాకపోతే కొన్ని కారణాల వలన అది సంభవించే ముప్పు అధికమౌతుంది.
- ఎక్స్ రేలు, ఇతర రేడియో ధార్మిక కిరణలు అధికమొత్తంలో శరీరంపై ప్రసరించుట.[5]
- పూర్వము ఇతర కాన్సర్లకు తీసుకున్న కీమోథెరపీ, రేడియోధార్మిక చికిత్సల వలన.[5]
- డౌన్స్ సిండ్రోమ్ వంటి జన్యు సంబంధిత రోగాలు ఉండుట.[5]
- పెట్రోల్, పెయింటు వంటి వాటిలోని బెంజీన్ అనే రసాయణము వలన. పెట్రోల్ బంకులకు దగ్గరగా నివసించే పిల్లలలో ముప్పు అధికముగా ఉన్నదని పరిశోధకులు కనుగొన్నారు.[6]
నివారణ
[మార్చు]అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియాకు కచ్చితముగా నివరించలేము. కానీ అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియా ముప్పును కాస్త తగ్గించవచ్చును.
- అరటి పండు, నారంజ, పసుపు అధికముగా తినే పిల్లలలో ఈ ముప్పు తక్కువగా ఉన్నట్టు శాస్త్రవేత్తలు కనుగొన్నారు.[7]
- ఎక్స్ రేలు, ఇతర రేడియో ధార్మిక కిరణాల భారిన పడకుండుట.
- పెట్రోల్, పెయింటు వంటి వాటిలోని బెంజీన్ మొదలైన రసాయనాలకు దూరముగా ఉండ
నిర్ధారణ
[మార్చు]రక్త పరీక్ష చెయడము ద్వారా ఈ వ్యాధిని గుర్తించవచ్చు. కానీ అది ఏ రకానికి చెందినదో తెలుసుకోవడానికి మరిన్ని పరీక్షలు చెయ్యాలి. ఈ పరీక్షలకు నమూనాను ఎముక మజ్జ నుండి సేకరించాలి, దీనిని ఎముక మజ్జ జీవాణుపరీక్ష (Bone marrow biopsy) అని అంటారు.[8]
ఎముక మజ్జ నుండి సేకరించిన నమూనా సహాయంతో క్రింది పరీక్షలు నిర్వహిస్తారు.
- సూక్ష్మదర్శిని సహాయముతో ఎముక మజ్జలోని "బ్లాస్టుల" శాతాన్ని కనుగొనుట. (సాధారణంగా ఆరోగ్యవంతమైన వ్యక్తి యొక్క మజ్జలో 3.5%కన్నా తక్కువ బ్లాస్టులుంటాయి)
- ఫ్లో సైటోమెట్రి (Flow cytometry) తో ఇమ్యునోఫీనోటైపింగ్ పరీక్ష (Immunophenotyping)
- ఎఫ్.ఐ.ఎస్.హెచ్ పరీక్ష (FISH testing) సహాయంతో కణములోని జన్యువులలో సంభవించిన మార్పులను కనుగొనుట.[5][8]
- వెన్నెముక నుండి కేంద్రనాడీమండల ద్రవ్యాన్ని, స్పైనల్ టాప్ లేదా లంబార్ పంక్చర్ అనే పద్ధతి ద్వారా వెలుపలకు తీసి కేంద్రనాడీమండలానికి జబ్బు వ్యాపించిందా అని పరిశోధన చెయ్యలి. సుమారు 10% మందికి రోగాన్ని కనుక్కునే సమయానికి కాన్సర్ కేంద్రనాడీమండలానికి వ్యాపించి వుంటుంది.

- వీటితో పాటు అల్ట్రాసౌండ్ స్కాన్, సి.టి స్కాన్, ఎం.ఆర్.ఐ వంటి పరీక్షలు చేయడము వలన కాన్సర్ మరే ఇతర భాగాలకు వ్యాపించిందా అని వైద్యులు చూస్తారు. సాధారణంగా చాలా మందికి వ్యాధి ప్లీనముకు, కాలేయమునకు వ్యాపించి వుంటుంది.
రకములు
[మార్చు]అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియా "బ్లాస్టు"ల నుండి ఎర్పడుతుంది. విభాజ్యకణములు లేదా స్టెం సెల్స్ అనబడే కణాల నుండి "బ్లాస్టు"లు జనిస్తాయి, "బ్లాస్టు"లు తరువాత లింఫోబ్లాస్టులు లేదా మైలోబ్లాస్టులు గా మారుతాయి. లింఫోబ్లాస్టుల నుండి లాసికాణువు లేదా లింఫోసైట్స్ గా పరిణితి చెందును. కాన్సర్ కారకమైన జన్యుమార్పుల వలన లింఫోబ్లాస్టులు లింఫోసైట్లుగా మారకుండా వృద్ధి చెందుతూనే ఉంటాయి. దీంతో ఇది కొద్ది రోజులలోనే ఎముక మజ్జను పూర్తిగా ఆక్రమించేసుకొంటాయి, సాధారణంగా 3.5% లోపల ఉండవలసిన "బ్లాస్టు"ల సంఖ్య 50% లేదా అంతకన్నా ఎక్కువగా పెరిగిపోవును. అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియాను బ్లాస్టుల పైనున్న ఆంటీజన్ల సహాయముతో మూడు రకములుగా విభజిస్తారు.[9]
| రకము | FAB విభజన | Tdt | T కణ సంబంధిత ఆంటీజన్ల | B కణ సంబంధిత ఆంటీజన్ల | c Ig | s Ig |
|---|---|---|---|---|---|---|
| ప్రికర్సర్ B | L1, L2 | + | - | + | -/+ | - |
| ప్రికర్సర్ T | L1, L2 | + | + | - | - | - |
| B-కణ | L3 | - | - | + | - | + |
రోగరీతి నిర్ణయం
[మార్చు]రోగి యొక్క లుకేమియా కణాల ఆధారంగ రోగికి ఎటువంటి చికిత్సను ఇవ్వాలో నిర్ణయిస్తారు. కొన్ని రకాలకు తక్కువ మొత్తంలో చికిత్స సరిపొతుంది మరికొందరికి సరిపోదు. రోగి యొక్క కణాలను, ఇతర విషయాలను పరిశీలించి రోగులను మూడు విభాగాలుగా విభజిస్తారు.
తక్కువ ప్రమాదమున్నవారు
[మార్చు]- 10 సంవత్సరాల లోపు వారు.[10]
- క్రోమోజొముల సంఖ్య 46 కంటే అధికముగా ఉన్నవారు (హైపర్ డిప్లాయిడ్).[10]
- రక్తములోని తెల్లరక్త కణాల సంఖ్య 50,000 కంటే తక్కువగ ఉన్నవారు.[10]

- మరే ఇతర అవయవానికి లుకేమియా వ్యాపించనివారు[11]
- ఫిలడెల్ఫియా క్రోమోజోములేనివారు[11]
మాధ్యమ ప్రమాదమున్నవారు
[మార్చు]- 10 సంవత్సరాల పైన వారు.[11]
- క్రోమోజోముల సంఖ్య 46 కంటే తక్కువగా లేని వారు.[11]
- రక్తములోని తెల్లరక్త కణాల సంఖ్య 50,000 కంటే ఎక్కువగా ఉన్నవారు.[10]
- ఇతర అవయవాలకు లుకేమియా వ్యాపించినా, ప్రధాననాడీమండలమునకు వ్యాపించనిరు.[11]
అత్యంత ప్రమాదమున్నవారు
[మార్చు]- ఫిలడెల్ఫియా క్రోమోజోములున్న వారు.[10]
- క్రోమోజోముల సంఖ్య 46 కంటే తక్కువగా ఉన్నవారు.[11]
- లుకేమియా కేంద్రనాడీమండలమునకు సోకినవారు.[11]
ఈ వ్యాధి సాధారణంగా స్త్రీలకన్నా పురుషులలోనే ఎక్కువగా వస్తుంది, కానీ పురుషులకన్నా స్త్రీలు అధిక శాతంలో ఈ రోగము నుండి విముక్తి పొందుతారు.[10]
చికిత్స
[మార్చు]చికిత్స సాధారణంగా కీమోథెరపీను ఇస్తారు. కొన్ని సందర్భాలలో కీమోథెరపీతో పాటు రేడియోథెరపీ, మోనోక్లోనల్ యాంటీబాడీ థెరపీ, ఇమ్యునోథెరపీని ఇస్తారు. ఇవి పని చేయని పక్షములో ఎముక మజ్జ మార్పడి చికిత్స చేయవలసి వస్తుంది. సాధారణంగా రక్త వ్యాధి నిపుణుడు లేదా కాన్సర్ వ్యాధి నిపుణుడు ఆధ్వర్యంలో చికిత్స చేయబడును. కీమోథెరపీని మూడు దశలుగా విభజిస్తారు.
రెమిషన్ ఇండక్షన్
[మార్చు]రెమిషన్ ఇండక్షన్ విభాగము 30రోజుల పాటు కొనసాగుతుంది. రోగి ఆసుపత్రిలోనే గడపవలసి వస్తుంది. ఈ విభాగము యొక్క లక్ష్యము లుకేమియాను కనిపించనంతగా తగ్గించడమే. మజ్జలోని "బ్లాస్టు" కణాలు 5% కన్నా తక్కువగా చేయడమే.

ఈ దశలో విన్క్రిస్టిన్, ఆంత్రాసైక్లిన్ విభాగానికి చెందిన ఒక మందు (ఉదా: డాక్సోరుబిసిన్), డెక్సామెథసోన్, ఆస్పారజనీస్ వంటి మందులతో పాటూ వెన్నెముక్కలో మెథోట్రెక్సేట్ అను మందును కేంద్రనాడీమండలంలోని లుకేమియా కణాలను చంపడానికి ఉపయోగిస్తారు.[12][13] తక్కువ ప్రమాద స్థాయిలోని రోగులకు ఈ దశలో ఆంత్రాసైక్లిన్ను ఇవ్వరు. ఫిలడెల్ఫియా క్రోమోజోము ఉంటే వారికి గ్లీవిక్ అనే మందును చేరుస్తారు. అత్యంత ప్రమాద స్థాయిలో ఉన్నవారికి ఈ దశలో మొతాదు కాస్త ఎక్కువగా ఇస్తారు. చాలా మందులను నేరుగా నరాల్లోనికి సూదితో ఇస్తారు. కొన్ని నోటిద్వారా తినవలసి ఉంటుంది.
ఇంటెన్సిఫికేషన్
[మార్చు]రెమిషన్ ఇండక్షన్లో చాలా లుకేమియా కణాలు తగ్గినా, శరీరంలో మిగిలి ఉన్న కణాలు మరలా లుకేమియాగా మారుతాయి. ఈ దశలో రెమిషన్ ఇండక్షన్లో వాడిన మందులతో పాటు సైక్లోఫాస్ఫమైడ్, సైటారబిన్, మెర్కాప్టోప్యూరిన్ వంటి మందులు వడుతారు.[12] వెన్నెముక్కలో మెథోట్రెక్సేట్ అను మందును కేంద్ర నాడీమండలంలోని లుకేమియా కణములను చంపడానికి ఉపయోగిస్తారు. అత్యంత ప్రమాద స్థాయిలోని వారికి ఈ దశలో సరైన దాతలు గనుక లభిస్తే ఎముక మజ్జ మార్పడి చికిత్స చేస్తారు. లేనిచో మరింత అధిక మోతాదులో మందులను ఇస్తారు.

ఈ దశ 4-8 నెలలు కొనసాగును. చాలా మందికి ఈ దశలో ఉన్న వారికి ధమనులు (నరాలు) పైకి సరిగా కనిపించవు, కావున ఛాతిలో కీమో పోర్ట్ అన బడే యంత్రాన్ని అమర్చి, దాని ద్వారా మందులను ఇస్తారు.
మెయింటెనెన్స్
[మార్చు]ఈ దశలో చాలా తక్కువ మోతాదులో దాదాపు 2-3 సంవత్సరాలు మాతర్లు తినవలసి యుంటుంది. మెర్కాప్టోప్యూరిన్, మెథోట్రెక్సేట్ కీలక మందులు.[12]
ఇతర చికిత్సలు
[మార్చు]కీమోథెరపీ మందులతో రోగ నిరోధక శక్తి సన్నగిల్లుతుంది, కావున ఇతర రోగాల బారిన పడే అవకాశం ఎక్కువగా ఉంటుంది. ఒకవేల ఎదైనా రోగం వస్తే దానికి యాంటీ బయాటిక్స్ వంటి వాటితో చికిత్స చెయవలసి వస్తుంది. కేంద్ర నాడీమండలంలోని లుకేమియా కణాలను చంపడానికి రేడియోథెరపీని ఉపయోగిస్తారు.
దుష్ప్రభావము
[మార్చు]కీమోథెరపీమందులతో చాలా దుష్ప్రభావాలున్నాయి. కొన్ని ప్రాణంతకంగా కూడా వుండవచ్చును.[14] కానీ చాలా వరకు దుష్ప్రభావలు చికిత్స ఆపిన వెంటనే నిలచిపోవును. తరచుగా కనిపించే దుష్ప్రభావాలు
కాన్సర్ తిరగబెట్టుట
[మార్చు]దాదాపు 90% పిల్లలు, 40-50% పెద్దలలో కీమోథెరపీ చికిత్సతోనే లుకేమియాను నయం చేయవచ్చును. తక్కిన వారిలో లుకేమియా మరలా తిరగబెట్టును. వీరికి ఎముక మజ్జ మార్పిడి చికిత్స మాత్రమే శాశ్వత పరిస్కారం చూపగలదు. ఇందులో రోగి యొక్క ఎముక మజ్జను సమూలంగా నాశనం చేసి దాని స్థానంలో దాత వద్ద నుండి సేకరించిన మజ్జ ఇవ్వబడుతుంది. ఇది అత్యంత ఖర్చుతో కూడుకొన్న విషయము పైగా, సరైన దాత దొరకనిచో ఇది చెయడం సాధ్యము కాదు. కొన్ని సార్లు రోగి యొక్క సొంత కణాలనే సేకరించి మరలా అతనికే ఇవ్వబడుతుంది, కానీ ఇటువంటి చికిత్స యొక్క ఫలితాలు సంతృప్తికరంగా లేవు.
చిత్రమాలిక
[మార్చు]-
ఒక పిల్లవాని రక్తములో అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియా కణాలు, పాపెన్హైమ్ స్టెయిన్, 100 రెట్లు పెద్దది చేయబడింది.
-
ఒక రోగి మజ్జలో అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియా కణాలు
-
ఒక రోగి మజ్జలో అక్యూట్ లింఫోబ్లాస్టిక్ లుకేమియా కణాలు
ఆధారాలు
[మార్చు]- ↑ [1] Archived 2013-08-12 at the Wayback Machine,bethematch.
- ↑ 2.0 2.1 [2],cancer.org.
- ↑ "ఆర్కైవ్ నకలు". Archived from the original on 2013-08-09. Retrieved 2013-08-10.
- ↑ 4.0 4.1 4.2 [3] Archived 2013-07-09 at the Wayback Machine,mayoclinic.
- ↑ 5.0 5.1 5.2 5.3 5.4 5.5 5.6 5.7 [4],cancer.gov.
- ↑ http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2627857/
- ↑ http://www.newscientist.com/article/dn6384-oranges-bananas-and-turmeric-prevent-leukaemia.html#.UgYZP239Ve5
- ↑ 8.0 8.1 [umm.edu/health/medical/reports/articles/acute-lymphocytic-leukemia],umm./
- ↑ "ఆర్కైవ్ నకలు". Archived from the original on 2013-06-24. Retrieved 2013-08-10.
- ↑ 10.0 10.1 10.2 10.3 10.4 10.5 [5] Archived 2013-06-03 at the Wayback Machine,.
- ↑ 11.0 11.1 11.2 11.3 11.4 11.5 11.6 [6],.
- ↑ 12.0 12.1 12.2 [7]
- ↑ "ఆర్కైవ్ నకలు". Archived from the original on 2014-08-22. Retrieved 2013-08-10.
- ↑ 14.0 14.1 14.2 14.3 14.4 14.5 [8] Archived 2014-08-22 at the Wayback Machine,.
యితర లింకులు
[మార్చు]- Acute Lymphocytic Leukemia Archived 2009-11-16 at the Wayback Machine at American Cancer Society
- Information about ALL from the Leukemia & Lymphoma Society
- Clinically reviewed acute lymphoblastic leukemia information for patients, from Cancer Research UK
- UK leukaemia statistics from Cancer Research UK
- Directory of children's cancer-related resources from Children's Cancer Web
- Information about ALL from the Centre for Cancer and Blood Disorders at Sydney Children’s Hospital
- Information about ALL from European LeukemiaNet
- Information on childhood ALL from ACOR's Ped-Onc Resource Center, including disease details (MRD, phenotypes, molecular characterization), a layman's list of current and past clinical trials, a collection of articles on the possible causes of ALL, a bibliography of journal articles, and links to sources of support for parents of children with ALL.
- Association of Cancer Online Resource (ACOR) Leukemia Links - provides links to information on leukemia, including ALL, primarily in adults.