హృదయ వైఫల్యం
నిర్మాణంలో లోపాల వలన గాని, కార్యనిర్వహణలో లోపాల వలన కాని గుండె వివిధ అవయవాలకు అవసరమయిన రక్తంను అందించలేక పోవుటను హృదయ వైఫల్యంగా (Heart failure) పరిగణిస్తారు[1]. అకస్మాత్తుగా గుండె ఆగిపోవుట, లేక గుండెపోటు అని కాని అపార్థం చేసుకోకూడదు. హృదయ వైఫల్యం సాధారణంగా క్రమేణా ముదిరే దీర్ఘకాలిక వ్యాధి. గుండెపోటు వంటి కారణాల వలన హృదయ వైఫల్యం త్వరితంగా పొడచూపవచ్చు. హృదయ వైఫల్యం కలవారు ఆయాసం, నీరసం, తక్కువ శారీరక శ్రమకే అలసిపోవడం, గుండెదడ, కాళ్ళ పొంగులు, బల్లపరపుగా పడుకున్నపుడు ఆయాసం పొందడం, రాత్రి నిదురించినపుడు ఊపిరి ఆడక మేల్కొనడం వంటి లక్షణాలతో బాధ పడుతారు.
హృదయవైఫల్యపు రోగులు ప్రపంచంలో సుమారు నాలుగు కోట్లమంది ఉంటారు. అరవై యైదు సంవత్సరాలకు పై బడిన వారిలో ఐదు నుంచి పది శాతం మంది దీనికి గుఱి అవుతారు.

కారణాలు
[మార్చు]హృద్ధమనుల కాఠిన్యత, హృదయ కండరానికి రక్తప్రసరణ లోపం, రక్తపుపోటు, మధుమేహవ్యాధి, రుమేటిక్ గుండెజబ్బు వలన కలిగే హృదయ కవాటవ్యాధులు, స్థూలకాయం, పొగత్రాగుట, దీర్ఘకాలపు ఊపిరితిత్తుల వ్యాధులు, నిద్రలో అవరోధ శ్వాసభంగములు (అబ్ష్ట్రక్టివ్ స్లీప్ ఆప్నియా) హృదయవైఫల్యానికి ముఖ్యకారణాలు[2].
మితిమీరి మద్యం త్రాగుట, కొకైన్, మిథాంఫిటమిన్ వంటి మాదకద్రవ్యాలు, విషపదార్థాలు, డానోరూబిసిన్, సైక్లోఫాస్ఫమైడ్, ట్రాస్టుజుమాబ్ వంటి కొన్ని ఔషధాలు, విషజీవాంశాలు (వైరసస్ ), సూక్ష్మాంగజీవులు, స్వయంప్రహరణ వ్యాధుల (ఆటోఇమ్యూన్ డిసీజెస్) వలన హృదయ కండరంలో కలిగే బలహీనత, తాపాలు, హృదయ కండరంలో యితర పదార్థాలు పేరుకొనుట వలన కలిగే బలహీనత హృదయవైఫల్యం కలిగించగలవు.
గళగ్రంథి ఆధిక్యత (హైపర్ థైరాయిడిజ్మ్), ధమనులు సిరల మధ్య సంధానాలు, విటమిన్ -బి-1 (థయమిన్) లోపం వలన కలిగే బెరిబెరి, పేజెట్స్ వ్యాధి వంటి అధిక ప్రసరణ వైఫల్య వ్యాధులు[3] హృత్కోశ ఆకుంచనం (పెరికార్డియల్ కన్ష్ట్రిక్షన్), కర్ణికా ప్రకంపనం (ఏట్రియల్ ఫిబ్రిలేషన్) హృదయ వైఫల్యంను కలిగిస్తాయి.
హృదయ రక్తప్రసరణ లోపాలు, రక్తపుపోటు, హృదయకవాట వ్యాధులు వీనిలో ముఖ్యమైనవి. ఇవి అధికశాతపు మందిలో హృదయ వైఫల్యంను కలిగిస్తాయి.
వ్యాధిప్రక్రియ
[మార్చు]హృదయం రక్తప్రసరణకు సహాయపడే ప్రధానమైన తోడు యంత్రం. శరీరంలో యితర కండరాలు సిరల నుంచి రక్తంని గుండెకు చేర్చడానికి కొంత తోడ్పడుతాయి. హృదయ కండరాలు ముకుళించుకొనడం (సిస్టొలి) వికాసాము చెందడం (డయొస్టలీ) వలన రక్తప్రసరణ జరుగుతుంది. హృదయంలో నాలుగు అరలుంటాయి. పై గదులు కుడి ఎడమ కర్ణికలు. క్రింది అరలు కుడి ఎడమ జఠరికలు. దేహం నుంచి రక్తం ఊర్ధ్వ, అధో, బృహత్ సిరల ద్వారా కుడి కర్ణికకు చేరుతుంది. కుడి కర్ణిక నుంచి రక్తం త్రిపత్ర కవాటం ద్వారా కుడి జఠరికకు చేరుతుంది. కుడి జఠరిక నుంచి రక్తం పుపుస కవాటం, పుపుస ధమనుల ద్వారా ఊపిరితిత్తులకు చేరి అచట ప్రాణవాయువును గ్రహించుకొని బొగ్గుపులుసు వాయువుని విసర్జించుకొని పుపుస సిరల ద్వారా ఎడమ కర్ణికకు చేరుతుంది. ఎడమ కర్ణిక నుంచి ద్విపత్ర కవాటము ద్వారా ఎడమ జఠరికకు, ఎడమ జఠరిక ముకుళించుకున్నపుడు బృహద్ధమని కవాటం ద్వారా బృహద్ధమనికి, దాని శాఖల ద్వారా వివిధ అవయవాలకు రక్తం చేరి కణజాలానికి ప్రాణవాయువును పోషకపదార్థాలను చేర్చి కణజాలం నుంచి బొగ్గుపులుసు వాయువును వ్యర్థపదార్థాలను గ్రహిస్తుంది. వ్యర్థపదార్థాలను విచ్ఛిన్నం చేయుటకు, విసర్జించుటకు కాలేయము, మూత్రాంగములు తోడ్పడుతాయి.
కర్ణికలు ముకుళించుకున్నపుడు జఠరికలు వికసించుకొని రక్తంను కర్ణికలనుంచి గ్రహించుకుంటాయి. జఠరికలు ముకుళించుకొన్నపుడు కర్ణికలు జఠరికల మధ్య ఉండు కవాటములు మూసుకొని రక్త తిరోగమనం నిరోధిస్తాయి. రక్తం పుపుస ధమని, బృహద్ధమనులకు నెట్టబడుతుంది.
హృదయ కండరం బలహీనపడినా, హృదయంపై అధికప్రసరణ భారం కలిగినా గుండె దేహానికి తగినంత రక్తాన్ని ప్రసరించలేనప్పుడు హృదయ వైఫల్యం కలుగుతుంది. దానిని అధిగమించుటకు శరీరంలో ఇతర పరిణామాలు కలుగుతాయి. హృదయనిర్మాణంలో అవాంఛిత పరిణామాలు కలుగుతాయి. హృదయ కండరపు ఉబ్బు (కార్డియక్ హైపర్ ట్రొఫీ), హృదయకండరపు సాగుదల, హృదయ పరిమాణంలో పెరుగుదల కలిగి హృదయం స్తూపాకారం పొందుతుంది. స్తూపాకారం వలన జఠరికల సంకోచ సామర్థ్యం తగ్గుతుంది.
రెనిన్ ఏంజియోటెన్సిన్ - ఆల్డోష్టిరోన్ వ్యవస్థ, మూత్ర ఉత్పత్తిని తగ్గించే వాసోప్రెస్సిన్ లు (మఱోపేరు; ఏంటి డైయూరెటిక్ హార్మోన్)

ఉత్తేజింపబడుటచే దేహంలో దూర రక్తనాళాలు సంకోచిస్తాయి. ఉప్పు, నీరుల నిలువలు పెరిగి శరీరంలో రక్తపు ఘనపరిమాణం కూడా పెరుగుతుంది. అందువలన గుండెపై ఒత్తిడి కూడా హెచ్చవుతుంది.
సహవేదన నాడీమండల ఉధృతి వలన రక్తంలో ఎడ్రినలిన్, నారెడ్రినలిన్ వంటి కాటిఖాలమైనులు పెరిగి గుండె వేగంను, హృదయకండరాల ముకుళింపును పెంచుతాయి. అందువలన హృదయానికి ప్రాణవాయుపు అవసరం కూడా పెరుగుతుంది.
నాడీ ప్రసారిణుల (న్యూరోట్రాన్స్మిటర్స్) ప్రభావం వలన గుండెలో కణవిధ్వంసం, తంతీకరణం, అసాధారణ లయలు, బలహీనతలు కలిగి, హృదయ వైఫల్యానికి దారితీస్తాయి. శరీరంలో లవణ పరిమాణం, జలపరిమాణం పెరిగి సిరలలో సాంద్రత పెరుగుతుంది. వివిధ అవయవాలకు రక్తప్రసరణ తగ్గుటచే అవయవాల పనుల నిర్వహణ కూడా తగ్గే అవకాశం ఉంది.
హృదయవైఫల్య లక్షణాలు
[మార్చు]హృదయ వైఫల్యం గలవారు ఆయాసం గమనిస్తారు. తొలుత ఆయాసం శ్రమతో మొదలిడినా, హృదయ వైఫల్యం తీవ్రతరమయినపుడు విశ్రాంతి సమయాలలో కూడా ఆయాసం కలుగుతుంది. నీరసం, త్వరగా అలసిపోవుట, వ్యాయామానికి, శారీరక శ్రమకు ఓర్చుకోలేకపోవుట, రాత్రులందు ఆకస్మికంగా ఆయాసం కలుగుట, బల్లపరపుగా పడుకున్నపుడు ఊపిరి ఆడకపోవుట కలుగుతాయి[2].
హృదయవైఫల్యపు అంతస్థులు
[మార్చు]1 వ శ్రేణి: వీరికి పరుగెట్టడం, మెట్లు ఎక్కడం వంటి సామాన్య శ్రమకు మించిన శ్రమతో ఆయాసం కలుగుతుంది.
2 వ శ్రేణి: వీరికి నడచుట, కొద్ది మెట్లు ఎక్కుట వంటి సామాన్య శ్రమకే ఆయాసం కలుగుతుంది
3 వ శ్రేణి: వీరికి నెమ్మదిగా నడచుట వంటి సామాన్య శ్రమకంటె తక్కువ శ్రమకే ఆయాసం కలుగుతుంది.
4 వ శ్రేణి: వీరికి విశ్రాంతి సమయంలో కూడా ఆయాసం ఉంటుంది[2].
సిరలలో రక్తపు సాంద్రత ఎక్కువై శరీరపు క్రింది భాగాలలో నీరుపట్టి, కాళ్ళు, చేతులు పొంగుట, పుపుస సిరలలో రక్తపు సాంద్రత పెరుగడం వలన ఊపిరితిత్తుల పుపుస గోళాలలో నీరు పట్టి దగ్గు, ఆయాసం, ఊపిరితో పిల్లికూతలు కలుగుతాయి.
గుండెదడ, కళ్ళుతిరుగుట, నిలుచున్నపుడు కళ్ళు తిరుగుట, తాత్కాలిక అపస్మారం రావచ్చును. గుండెనొప్పి కూడా కలుగవచ్చు.
గుండెలో అసాధారణ లయలు కలుగుతే వాటి లక్షణాలు ( గుండెదడ, అపస్మారక స్థితి, ఆకస్మికంగా గుండె ఆగిపోవుట ) కలుగ వచ్చు.
హృదయ వైఫల్యం తీవ్రతరమైనపుడు, మూత్రాంగాల పని సామర్థ్యం మందగించి వ్యర్థపదార్థాల విసర్జన, మూత్రపరిమాణం తగ్గవచ్చు. అపుడు శరీరంలో ఉప్పు, నీటి నిలువలు పెరిగి కాళ్ళ పొంగులు , ఊపిరితిత్తులలో నీటి ఉబ్బు అధికమవుతాయి.
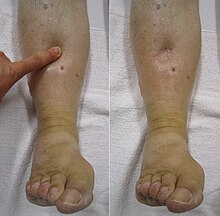
కాలేయంలో ద్రవసాంద్రత పెరిగితే కాలేయం పనులు మందగించవచ్చు. కాలేయ జీవోత్ప్రేరకముల ( లివర్ ఎంజైమ్స్) విలువలు పెరుగవచ్చు. పచ్చకామెర్లు కూడా కలుగవచ్చు. ఉదరకుహరములో నీరు పట్టి జలోదరం కలిగించవచ్చు.
వైద్యులు పరీక్షలో పాదాలలోను, చీలమండ వద్ద నీటిపొంగును గుర్తించగలరు. చీలమండవద్ద వేలితో కొద్దిసేపు నొక్కిపెట్టి ఉంచితే లొత్త పడుతుంది. (ఇతర కారణాలు కూడా నీటిపొంగును కలిగించవచ్చు). ఈ పొంగు కాళ్ళ క్రింది భాగాలకు వ్యాపించవచ్చును.
వినికిడి గొట్టంతో విన్నపుడు సామాన్యంగా వినిపించే మొదటి, రెండవ గుండెశబ్దాలతో బాటు మూడు లేక నాల్గవ శబ్దాలు కూడా వినిపించవచ్చు. గుండె శబ్దాలు గుఱ్ఱపు దాట్ల వలె (గేలప్) ఉండవచ్చు. త్రిపత్ర ద్విపత్ర కవాటాల పరిమాణం పెరిగి తిరోగమన రక్తప్రవాహం కలిగితే మర్మర శబ్దాలు (మర్మర్స్) కూడా వినిపించవచ్చు. ఛాతిపై విన్నపుడు క్రిందిభాగాలలో ఊపిరితో చిటపట శబ్దాలు వినిపించవచ్చు. కంఠసిరలలో ఉబ్బుదల కనిపెట్టగలరు[4].

పుపుసవేష్టనంలో నీరు పట్టి జల పుపుసవేష్టనము (ప్లూరల్ ఎఫ్యూజన్) కలగవచ్చు. సాధారణం కాకపోయినా, హృదయకోశంలో కూడా నీరు పట్టి జల హృత్కోశము (పెరికార్డియల్ ఎఫ్యూజన్). కాలేయంలో సాంద్రత పెరుగుట వలన కాలేయ పరిమాణం పెరగవచ్చు. నెమ్మదిగా కాలేయభాగంపై చేతిని అదిమితే కంఠసిరలలో ఉబ్బుదల గమనించగలరు (హెపటో జుగులార్ రిఫ్లక్స్).
పరీక్షలు
[మార్చు]రక్తపరీక్షలు
[మార్చు]హృదయవైఫల్య లక్షణాలు కలవారికి రక్తకణ పరీక్షలు, రక్తవర్ణకం, రక్తంలో రక్తకణ పరిమాణ శాతం (హెమటోక్రిట్) పరీక్షించి రక్తహీనత లేదని నిర్ధారణ చేసుకోవాలి. రక్తంలో సోడియమ్, పొటాసియమ్, క్లోరైడు, బైకార్బొనేట్ల ( విద్యుద్వాహక లవణముల ) విలువలను, మూత్రాంగాల పనితీరు తెలిపే యూరియా నైట్రొజెన్, క్రియటినిన్ విలువలను తెలుసుకొనుట అవసరం. చికిత్స పొందుతున్న వారిలో యీ పరీక్షలను మధ్య మధ్యలో పరిశీలించడం కూడా చాలా అవసరం.
కాలేయ వ్యాపారపరీక్షలు, గళగ్రంథి స్రావక పరీక్షలు, రక్తంలో చక్కెర విలువలు, కొలెష్ట్రాలు, యితర కొవ్వుపదార్థాల పరీక్షలు కూడా అవసరమే.
బి- నేట్రియురెటిక్ పెప్టైడ్
[మార్చు]హృదయ వైఫల్యం కలవారిలో రక్తఘనపరిమాణం పెరిగి గుండె అరలు సాగి, వాటి పరిమాణములు పెరిగినపుడు హృదయ కండరకణాలు బి- నేట్ర్రియురెటిక్ పెప్టైడ్ అనే రసాయనం అధికంగా ఉత్పత్తి చేస్తాయి. హృదయవైఫల్యం గలవారిలో బి నేట్రియురెటిక్ పెప్టైడు విలువలు 400 మించి ఉంటాయి. ఆ విలువ 100 కంటె తక్కువైతే హృదయ వైఫల్యం లేదని నిర్ధారించవచ్చును[5][2]. మూత్రాంగాల పనితీరులో లోపం ఉన్నవారిలో యీ విలువలు ఎక్కువగా ఉండవచ్చు[5]. నేట్రియురెటిక్ పెప్టైడ్ మూత్రంలో లవణ విసర్జనను, మూత్రం ఉత్పత్తిని పెంచుతుంది.
ఛాతి ఎక్స్-రే
[మార్చు]వీరికి ఛాతి ఎక్స్ రే అవసరం. ఊపిరితిత్తులలో ఎక్కువ సాంద్రతను, నీటి ఉబ్బును (పల్మనరీ యిడిమా) కనుగొనుటకు, ఆయాసం కలిగించే ఊపిరితిత్తుల తాపం, పుపుసవేష్టనంలో గాలి ( వాయు పుపుసవేష్టనం / న్యూమోథొరాక్స్) వంటి ఊపితిత్తుల వ్యాధులను, జల పుపుసవేష్టనము (ప్లూరల్ ఎఫ్యూజన్) కనుగొనుటకు ఎక్స్ రే చిత్రాలు ఉపయోగపడుతాయి.

హృదయవైఫల్యం గలవారి ఎక్స్- రే చిత్రాలలో హృదయ పరిమాణం పెరుగుట (హృదయం: ఛాతి నిష్పత్తి పెరుగుతుంది), ఊపిరితిత్తులలో ద్రవ సాంద్రత పెరుగుట, ఊపిరితిత్తుల పై భాగములలో రక్తనాళికల ఛాయలు ప్రస్ఫుటమగుట, కణజాలము మధ్య నీరు చేరుట వలన కెర్లీ ‘ బి ‘, రేఖలు[6], కొందరిలో పుపుసవేష్టనంలో ద్రవం చేరుట వలన ఊపిరితిత్తుల క్రింది భాగములో పక్కటెముకల ఉదారవితానముల మధ్యకోణము మొక్కబోవుట వైద్యులు గమనించగలరు .
విద్యుత్ హృల్లేఖ (ఎలెక్ట్రోకార్డియోగ్రామ్)
[మార్చు]విద్యుత్ హృల్లేఖలు హృద్ధమనుల వ్యాధిని సూచించవచ్చు. హృదయ లయలో భేదాలను, హృదయంలో విద్యుత్ప్రేరణ ప్రసారణ మాంద్యాలను కనుగొనుటకు విద్యుత్ హృల్లేఖనాలు ఉపయోగపడుతాయి[2].
ప్రతిధ్వని హృదయచిత్రీకరణం
[మార్చు]శ్రవణాతీతధ్వని చిత్రీకరణ సాధనంతో హృదయ ప్రతిధ్వనిచిత్రీకరణం చేసి హృదయ నిర్మాణాన్ని, హృదయంలో రక్తచలనాన్ని, కవాటాల పనితీరును తెలుసుకొనవచ్చు. ఎడమ జఠరిక సంపూర్ణ వికాసం పొందినపుడు రక్త పరిమాణాన్ని (ఎండ్ డయస్టాలిక్ వాల్యూమ్), సంపూర్ణంగా ముకుళించుకొన్నపుడు రక్తపరిమాణాన్ని (ఎండ్ సిస్టోలిక్ వాల్యూమ్) గణించి ఎడమ జఠరిక నుంచి బృహద్ధమనికి ప్రసరించు రక్తపుశాతాన్ని - ఎడమ (వామ) జఠరిక ప్రసరణ శాతం (లెఫ్ట్ వెంట్రిక్యులార్ ఎజెక్షన్ ఫ్రాక్షన్) కనుగొన వచ్చు. సాధారణంగా వయోజనులలో ఈ ప్రసరణ శాతం 55% నుంచి 65% శాతం ఉంటుంది.
హృదయ కండర వికాసలోపం వలన హృదయ వైఫల్యం (వికాస వైఫల్యం) కలిగిన వారిలో జఠరిక నుంచి బృహద్ధమని లోనికి ప్రసరించు రక్తశాతపు విలువలు సాధారణ పరిమితులలో ( 50% శాతముకంటె ఎక్కువగా ) ఉంటాయి. వీరిలో సంపూర్ణ వికాస పరిమాణం తగ్గి ఉండవచ్చు, లేక సామాన్య పరిమితుల్లో ఉండవచ్చు.
హృదయం జఠరికలో కండర నష్టం, లేక కండర కార్యనిర్వహణలో లోపం ఉన్నవారిలో ఎడమ జఠరిక ముకుళించుకొనుటలో లోపం కలిగి (ముకుళిత వైఫల్యం) బృహద్ధమనికి ప్రసరించు రక్తశాతం తగ్గుతుంది.
తరగతులు
[మార్చు]హృదయ వైఫల్యం ను ప్రసరణశాతంను అనుసరించి రోగగతి, చికిత్స పద్ధతులబట్టి మూడు తరగతులుగా విభజిస్తారు[7][2].
మొదటి తరగతి: వీరిలో ప్రసరణశాతం సాధారణ పరిమితులలో 50% లేక మించి ఉంటుంది.
రెండవ తరగతి: వీరిలో ప్రసరణశాతం 41% -49% లో సాధారణ పరిమితులలో కంటె కొద్దిగా తగ్గి ఉంటుంది.
మూడవ తరగతి: వీరిలో ప్రసరణశాతం 40% లేక 40% కంటె తక్కువగా, సాధారణ పరిమితులలో కంటె బాగా తక్కువలో ఉంటుంది
హృదయ వైఫల్యం ముకుళిత లోపం వలన కలిగిందో, లేక వికాస లోపం వలన కలిగిందో నిశ్చయించుటకు ప్రసరణ శాతం (ఎజెక్షన్ ఫ్రాక్షన్) తోడ్పడుతుంది[8].
హృద్ధమనుల వ్యాధి లక్షణాలు ఉన్నవారికి హృద్ధమనీ చిత్రీకరణ అవసరం.
హృదయానికి అయస్కాంత ప్రతిధ్వని చిత్రీకరణం చేసి (మేగ్నటిక్ రెజొనెన్స్ ఇమేజింగ్) హృదయ నిర్మాణ, వ్యాపారాలను, వ్యాధులను కనుగొనవచ్చు.
చికిత్స
[మార్చు]మందులు
[మార్చు]హృదయ వైఫల్యం వలన శరీరంలో కలిగే అవాంఛిత పరిణామాలను నిలువరించుట చికిత్సలో ముఖ్యభాగం. సహవేదన నాడీమండలం (సింపథెటిక్ నెర్వస్ సిస్టమ్) ఉత్తేజం పొందుట వలన విడుదల అయే కాటిఖాలైమన్లను అవరోధించుటకు బీటా గ్రాహక అవరోధకాలను (బీటాఎడ్రినెర్జిక్ రిసెప్టార్ బ్లాకర్స్), రెనిన్ ఏంజియోటెన్సిన్ ఆల్డోష్టిరోన్ వ్యవస్థనుండి విడుదల అయే ఆల్డోష్టిరోన్ ఫలితాలను అరికట్టడానికి ఏంజియోటెన్సిన్ 1 ని ఏంజియోటెన్సిన్ 2 గా మార్చే జీవోత్ప్రేరకపు నిరోధకాలను (ఏంజియోటెన్సిన్ కన్వర్టింగ్ ఎంజైమ్ ఇన్హిబిటర్స్) లేక ఏంజియోటెన్సిన్- 2 గ్రాహక అవరోధకాలను (ఏంజియోటెవ్సిన్- 2 రిసెప్టార్ బ్లాకర్స్),ఆల్డోష్టిరోన్ గ్రాహక అవరోధకాలను (ఆల్డోస్టిరోన్ రిసెప్టార్ బ్లాకర్స్), రక్తనాళాలను వ్యాకోచింపజేసి గుండెకు శ్రమను తగ్గించే ఔషధాలను, శరీరంలో ఉప్పు, నీరు ఎక్కువై కాళ్ళలోను, పాదాలలోను పొంగులు, ఊపిరితిత్తులలో నీటి ఉబ్బు కలిగినపుడు ఉప్పు + నీరుల విసర్జన పెంచు మూత్రకారకాలను (డైయూరిటిక్స్) వైద్యులు ఉపయోగిస్తారు[1].
బీటా గ్రాహక అవరోధకాలు (బీటా రిసెప్టార్ బ్లాకర్స్)
[మార్చు]హృదయ వైఫల్యంలో సత్ఫలితాలు ఇచ్చేవి కార్వెడిలాల్, మెటోప్రొలాల్ , బిసోప్రొలాల్ . ఇవి గుండెపై ఒత్తిడిని, గుండె వేగంను తగ్గిస్తాయి. రక్తనాళాలలో పోటు తగ్గించి గుండెకు శ్రమను తగ్గిస్తాయి. ఎడమ జఠరిక నుంచి బృహద్ధమని లోనికి ప్రసరించే రక్త ప్రసరణ శాతంను (లెఫ్ట్ వెంట్రిక్యులార్ ఎజెక్షన్ ఫ్రాక్షన్), జఠరిక కార్య నైపుణ్యంను పెంచి వ్యాయామ సహనాన్ని పెంచుతాయి. లయ భేదాలను అదుపులో ఉంచి ఆయుర్దాయం పెంచుతాయి. వీటిని తక్కువ మోతాదులలో మొదలుపెట్టి రక్తపుపోటు, గుండె వేగం, రోగ లక్షణాలను గమనిస్తూ అవాంఛిత ఫలితాలు రానంత మేరకు మోతాదులను క్రమంగా పెంచుతారు[2].
ఏంజియోటెన్సిన్ 1 ను ఏంజియోటెన్సిన్ 2 గా మార్చు జీవోత్ప్రేరక అవరోధకాలు (ఏస్ ఇన్హిబిటర్లు)
[మార్చు]ఏంజియోటెన్సినోజెన్ కాలేయంలో ఉత్పత్తి అయి మూత్రాంగాలలో ఉత్పత్తి అయే రెనిన్ వలన ఏంజియోటెన్సిన్ -1 గా మారుతుంది. ఊపిరితిత్తులలోను, రక్తనాళాలలోను కల ఏంజియోటెన్సిన్ కన్వర్టింగ్ ఎంజైమ్ (ACE) అనే జీవోత్ప్రేరకం ఏంజియోటెన్సిన్ -1 ని ఏంజియోటెన్సిన్ -2 గా మారుస్తుంది. ఏంజియోటెన్సిన్ -2 రక్తనాళాలలో బిగుతును పెంచి రక్తపీడనమును పెంచుతుంది. ఏంజియోటెన్సిన్ కన్వర్టింగ్ ఎంజైమ్ ఇన్హిబిటర్లు ఆ ఏంజియోటెన్సిన్ కన్వర్టింగ్ ఎంజైమ్ (ACE) జీవోత్ప్రేరకాన్ని నిరోధించి ఏంజియోటెన్సిన్ -2 ఉత్పత్తిని తగ్గిస్తాయి. అందువలన రక్తనాళాల బిగుతు తగ్గి రక్తపీడనం తగ్గుతుంది. గుండెకు శ్రమ తగ్గుతుంది. ప్రధాన అవయవాలకు రక్తప్రసరణ పెరుగుతుంది. రెనిన్ - ఏంజియోటెన్సిన్ వ్యవస్థ వలన సమకూడే లవణపు నిలువలు, నీటి నిలువలు తగ్గి రక్తపరిమాణం తగ్గుతుంది. గుండెపై పనిభారం, శ్రమ తగ్గుతాయి. ఈ ఔషధాల వలన హృదయ వైఫల్య లక్షణాలు తగ్గి, రోగుల ఆయుఃప్రమాణం పెరుగుతుంది.
బెనజెప్రిల్, కేప్టొప్రిల్, ఎనలేప్రిల్, లైసినోప్రిల్, ఫోసినోప్రిల్, క్వినప్రిల్, రేమిప్రిల్, మోక్సిప్రిల్, పెరిండోప్రిల్, ట్రేండొలప్రిల్, ఇమిడప్రిల్ ఈ తరగతికి చెందిన మందులు.
హృదయ వైఫల్య లక్షణాలు పొడచూపకపోయినా ఎడమ జఠరిక వ్యాపారం మందగించిన వారిలోను (ఎడమ జఠరిక నుంచి బృహద్ధమనికి ప్రసరించు రక్తశాతం తగ్గిన వారిలో, హృద్ధమనుల వ్యాధి కలవారిలోను, అధిక రక్తపీడనం, మధుమేహవ్యాధి కలవారిలోను ఏస్ ఇన్హిబిటర్లు హృదయ వైఫల్యాన్ని అరికట్టుటకు ఉపయోగపడుతాయి. తక్కువ మోతాదులలో మొదలుపెట్టి క్రమంగా రక్తపీడనం, మూత్రాంగ కార్యనిర్వహణ పరీక్షలు, రక్తద్రవంలో పొటాసియం విలువలు, రక్తకణ గణనాలను గమనిస్తూ మోతాదులను సర్దుబాటు చెయ్యాలి.
కొందఱిలో వీటివలన దగ్గు కలుగవచ్చు. రక్తద్రవంలో పొటాసియమ్ విలువలు ఎక్కువ కావచ్చు. నాలుక, పెదాలు, కనురెప్పలలో అసహనపు పొంగు (ఏంజియో ఇడిమా) కలుగుతే ఈ మందుల వాడుక వెంటనే ఆపివేయాలి.
ఏంజియోటెన్సిన్ 2 గ్రాహక అవరోధకాలు (ఏంజియోటెవ్సిన్ 2 రిసెప్టార్ బ్లాకర్స్)
[మార్చు]ఇవి ఏంజియోటెన్సిన్ 2 గ్రాహకాలను అవరోధిస్తాయి. గ్రాహకాలు తీసుకో లేకపోవడంవలన ఏంజియోటెన్సిన్- 2 ప్రభావము తగ్గిపోతుంది. దగ్గు మొదలైన కారణాల వలన ఏంజియోటెన్సిన్ కన్వర్టింగ్ ఎంజైమ్ ఇన్హిబిటర్లను సహించలేని వారికి ఇవి తోడ్పడుతాయి. ఓల్మిసార్టన్, వల్ సార్టన్, లొసార్టన్, టెల్మిసార్టన్,ఇర్బెసార్టన్, కాండేసార్టన్, అజిల్సార్టన్ మెడోక్సొమిల్ ఈ తరగతికి చెందిన మందులు. ఈ మందులు వాడేవారిలో మూత్రాంగల పనితీరు, పొటాసియమ్ విలువలను గమనిస్తూ ఉండాలి.
రక్తనాళ వ్యాకోచకాలు (వాసోడైలేటర్స్)
[మార్చు]హైడ్రాలజిన్
హైడ్రాలజిన్ ధమనులను వ్యాకోచింపజేసి వానిలో పీడనం తగ్గిస్తుంది. అందువలన గుండెకు శ్రమ తగ్గుతుంది[2].
నైట్రేట్లు
ఇవి సిరలను వ్యాకోచింపజేసి వాటిలో సాంద్రతను తగ్గిస్తాయి. పుపుస సిరలలో కూడా సాంద్రతను (పల్మనరీ కంజెషన్) తగ్గిస్తాయి. జఠరికలలో పూరక పీడనం (వెంట్రిక్యులార్ ఫిల్లింగ్ ప్రెషర్) తగ్గించి గుండెకు శ్రమ తగ్గిస్తాయి. హృద్ధమనులను వ్యాకోచింపజేసి హృదయానికి రక్తప్రసరణ పెంచుతాయి. వీటి వలన రక్తపీడనం బాగా తగ్గే అవకాశం ఉన్నది. అందువలన మోతాదులను సవరించవలసిన అవసరం కలుగవచ్చు.
డిజోక్సిన్
[మార్చు]డిజిటాలిస్ ఉపక్షారాలు హృదయ ముకుళితాన్ని (కంట్రాక్టిలిటీ) పెంపొంద జేస్తాయి. హృదయ వేగంని తగ్గిస్తాయి. హృదయ వైఫల్యానికి ఒకప్పుడు తప్పనిసరిగా వాడే డిజాక్సిన్ మెరుగైన మందులు రావడం వలన, దీని అవాంఛిత ఫలితాల వలన ఈ దినాలలో ఎక్కువగా వాడబడుట లేదు. కర్ణికా ప్రకంపనం (ఏట్రియల్ ఫిబ్రిలేషన్) కలవారిలో జఠరికల వేగాన్ని అదుపులో పెట్టడానికి, వారి హృదయ వైఫల్యపు చికిత్సలోను డిజాక్సిన్ కు స్థానం ఉంది. రక్తంలో దీని విలువలను తఱచు పరీక్షించాలి. విలువలు అధికమైతే వికారం, వాంతులు, హృదయ వేగం మందగించుట, లయ తప్పుట వంటి అవాంఛిత ఫలితాలు కలుగుతాయి.
మూత్రకారకాలు (డైయూరిటిక్స్)
[మార్చు]హృదయ వైఫల్యం వలన శరీరంలో ఉప్పు, నీరు అధికమై, కాళ్ళలో నీటిపొంగులు కలిగిన వారిలోను, ఊపిరితిత్తులలో నీటిపొంగు, సాంద్రత ఎక్కువయి ఆయాసం వంటి బాధలు కలిగిన వారిలోను ఆ లక్షణాలను నివారించుటకు మూత్రకారకాలను ఉపయోగించవలసి ఉంటుంది. ఇవి మూత్ర ఉత్పత్తిని పెంచి శరీరములో నీటిని, ఉప్పును తగ్గిస్తాయి. వీటిని ఉపయోగించునపుడు రక్తంలో విద్యుద్వాహక లవణాల (ఎలెక్ట్రొలైట్స్ ) విలువలను, యూరియా నైట్రొజెన్ / క్రియటినిన్ విలువలను, రక్తపీడనాన్ని తఱచు గమనించాలి.
రక్తప్రమాణం విపరీతంగా తగ్గకుండా జాగ్రత్త పడాలి. రక్తప్రమాణం బాగా తగ్గినపుడు (హైపోవొలీమియా) నిటారు స్థితిలో రక్తపీడనం తగ్గి కళ్ళుతిరుగుట, సొమ్మసిల్లుట వంటి లక్షణాలు కలుగవచ్చు. శరీరపు బరువును గమనించి, పాదాలు, కాళ్ళలో పొంగులను గమనిస్తూ, రోగులను తఱచు పరీక్షిస్తూ తగిన రక్తపరీక్షలు చేస్తూ వైద్యులు మూత్రకారకాల మోతాదును సరిచేస్తుంటారు.
థయజైడ్ మూత్రకారకాలు
హైడ్రోక్లోర్ థయజైడ్, క్లోర్ థాలిడోన్ సాధుమూత్రకారకాలు. మితంగా నీటిపొంగులు ఉండి, మితంగా నీటి నిలువలు పెరిగి, మూత్రాంగాల పనితీరు బాగున్నవారిలో ఇవి ఉపయోగపడుతాయి.
మెటోలజోన్
మెటోలజోన్ థయజైడ్ మూత్రకారకం. ఇది మూత్ర నాళికల (నెఫ్రాన్స్) ప్రథమ, అంతిమ భాగాలపై పనిచేస్తుంది, దీనిని మెలికలపై పనిచేసే మూత్రకారకాలతో కలిపి వాడేటపుడు మూత్రాంగాల సామర్థ్యం మందగించినవారిలో ఉపయోగపడుతుంది.
మెలిక మూత్రకారకాలు ( లూప్ డైయూరిటిక్స్)
ఫ్యురొసిమైడ్, టోర్సిమైడ్, బ్యుమటిడిన్, ఎథాక్రినిక్ ఏసిడ్: వీనిని లూప్ డైయూరిటిక్స్ అని అంటారు. మూత్రాంగాలలో మూత్రనాళికల (నెఫ్రాన్స్) మెలికలపై పనిచేసి మూత్ర ఉత్పత్తిని అధికం చేస్తాయి[2]. వీటిని వాడే వారిలో పొటాసియమ్ కూడ వ్యర్థమవుతుంది. కాబట్టి పొటాసియంని, లేక పొటాసియంని పొదుపు చేసే మూత్రకారకాలను కూడా సాధారణంగా వీటితో బాటు వాడవలసి ఉంటుంది. మూత్రాంగాల కార్యనిర్వహణ తగ్గినవారిలో కూడా ఇవి పనిచేస్తాయి.
పొటాసియం పొదుపు పఱచు మూత్రకారకాలు
ఇవి ఆల్డోష్టిరోన్ గ్రాహకాలను నిరోధించి మూత్రపరిమాణాన్ని పెంచుతాయి. పొటాసియంను పొదుపుచేస్తాయి. ఇవి సాధుమూత్ర కారకాలు . అందువలన సాధారణంగా లూప్ మూత్రకారకాలతో బాటు వాడుతారు.
స్పైరనోలేక్టోన్, ఎప్లిరినోన్ వాడుకలో ఉన్నవి. వీటి వాడుక వలన రక్తంలో పొటాసియం పెరిగే అవకాశం ఉంది. మూత్రాంగాల సామర్థ్యం బాగా మందగించినపుడు, ఏంజియోటెన్సిన్ కన్వెర్టింగ్ ఎంజైమ్ నిరోధకాలను (ఏస్ ఇన్హిబిటర్లు) వాడేటపుడు, ష్టీరాయిడులు కాని తాపహరులను (నాన్ స్టీరాయిడల్ ఏంటి ఇన్ఫ్లమేటరీ ఏజెంట్స్) ) వాడేవారిలోను పొటాసియం ఎక్కువయే అవకాశం ఎక్కువ. అందుచే పొటాసియమ్ విలువలను తఱచు పరిశీలించాలి. హృదయ వైఫల్యం తీవ్రమయిన వారిలో యివి రోగ లక్షణాలు అదుపులో ఉంచడానికి, ఆయుర్దాయం పెంచడానికి ఉపయోగపడుతాయి.
ఇతర ఔషధాలు
[మార్చు]జఠరికల ముకుళింపు పెంపొందించే డోపమిన్, డోబ్యుటమిన్, మిల్రినోన్ హృదయవైఫల్యం తీవ్రతరమైన వారిలో ఉపయోగపడుతాయి. వీటిని సిరల ద్వారా రోగుల రక్తపుపోటులను, నిరంతర విద్యుత్ హృల్లేఖనాలను గమనిస్తూ వైద్యశాలలలో వాడుతారు.
సాక్యుబిట్రిల్ / వాల్సార్టన్
దీనిలో వాల్సార్టన్ ఏంజియోటెన్సిన్ గ్రాహక నిరోధకం. సాక్యుబిట్రిల్ హృదయ కండర కణాలు ఉత్పత్తి చేసే నేట్రియురెటిక్ పెప్టైడు విధ్వంసాన్ని కలిగించే నెప్రిలిసిన్ అనే జీవోత్ప్రేరకమును నిరోధించి నెట్రియురెటిక్ పెప్టైడుల విధ్వంసాన్ని అడ్డుకుంటుంది. ఆ రెండు రసాయనాలు రక్తపీడనాన్ని తగ్గిస్తాయి. మూత్రం ఉత్పత్తిని పెంచి రక్తపరిమాణంను తగ్గిస్తాయి. ఈ ఔషధాల కలయిక ఎడమ జఠరిక ప్రసరణ శాతం తగ్గిన వారికి ఉపయోగపడుతుంది[9].
రక్తహీనం, గళగ్రంథి ఆధిక్యత, గళగ్రంథిలోపం, బెరిబెరి వంటి వ్యాధులు ఉన్నవారికి ఆ యా వ్యాధుల చికిత్సలు అవసరం.
జీవనశైలి మార్పులు
[మార్చు]హృదయ వైఫల్యం ఉన్నవారు ఉప్పును పరిమితంగా వాడుకోవాలి. త్రాగే నీటిని కూడా దినానికి ఒకటిన్నర, రెండు లీటర్లకు పరిమితం చేసుకోవాలి. మూత్రకారకాలు వాడుతూ నీళ్ళు ఎక్కువగా త్రాగేవారిలో రక్తంలో నీటి పరిమాణం పెరగడం వలన సోడియమ్ విలువలు బాగా తగ్గిపోయే అవకాశం ఉన్నది.
పొగత్రాగరాదు. విపరీత లక్షణాలు లేని వారు తగినంత వ్యాయామం చెయ్యాలి. ఊబకాయం ఉన్నవారు బరువు తగ్గడానికి కృషి చెయ్యాలి. కొలెష్టరాలును అదుపులో ఉంచుకోవాలి. మధుమేహవ్యాధిని అదుపులో పెట్టుకోవాలి. హృదయంపై వ్యతిరేకంగా పనిచేసే ఔషధాల వాడుకను నియంత్రించుకోవాలి.
మద్యం, కొకైన్, మిథేంఫిటమిన్ వంటి మాదక ద్రవ్యాల వాడుక మానివేయాలి.
ప్రాణవాయువు
[మార్చు]ప్రాణవాయువు సంతృప్తత తగ్గిన వారికి, ఆయాసం గలవారికి ప్రాణవాయువును కృత్రిమంగా అందించాలి[10]. ఊపిరితిత్తులలో నీటిపొంగు ఔషధాలకు త్వరగా తగ్గక, రక్తపు ప్రాణవాయువు విలువలు బాగా తగ్గినపుడు, బొగ్గుపులుసు వాయువు ప్రమాణాలు బాగా పెరిగినపుడు , కృత్రిమ శ్వాసపరికరాలను ఉపయోగించవలసి ఉంటుంది.
రక్తశుద్ధి (డయాలిసిస్)
[మార్చు]హృదయ వైఫల్యంతో బాటు మూత్రాంగాల వైఫల్యం చివరి దశలో ఉన్నవారికి రక్తశుద్ధి చేస్తూ వ్యర్థపదార్థాలను, ఎక్కువైన జల లవణాలను కూడా తొలగించాలి. అందఱిలో యీ రక్తశుద్ధి సాధ్యం కాదు.
శస్త్రచికిత్సలు
[మార్చు]హృద్ధమనుల వ్యాధి ఉన్నవారికి ధమనుల వ్యాకోచ ప్రక్రియలు (ఏంజియోప్లాస్టీ + స్టెంట్స్), లేక ధమనీ అవరోధ అధిగమన శస్త్రచికిత్సలు చేసి హృదయానికి రక్తప్రసరణను పునరుద్ధింపజేయాలి.
హృదయంలో విద్యుత్ప్రేరణ ఉత్పత్తి లోను, విద్యుత్ప్రేరణ ప్రసరణలోను భంగం ఏర్పడి కర్ణికల, జఠరికల వేగం మందగించిన వారికి కృత్రిమ హృదయ విద్యుత్ ప్రేరకాలు ( పేస్మేకర్స్) అమర్చాలి[11].
హృదయ కవాట పరిమాణాలు బాగా తగ్గిన వారికి, కవాట పరిమాణాలు పెరిగి రక్త తిరోగమనం విపరీతంగా ఉన్నవారికి కొత్త కవాటాలు అమర్చాలి.
హృదయకోశంలో నీరు చేరితే ఆ నీటిని తొలగించాలి. పలుమారులు కలిగే హృదయకోశపు తాపాల వలన తంతీకరణం జరిగి హృదయ ముకుళిత వికాసాలకు భంగం ఏర్పడిన వారికి శస్త్రచికిత్సతో హృదయకోశంను తొలగించాలి [12](పెరికార్డియెక్టమీ).
ఎడమ జఠరిక నుంచి బృహద్ధమని లోనికి ప్రసరించు రక్తశాతం - ప్రసరణశాతం 35% కంటె తక్కువైతే, ఔషధాలతో చికిత్స చేసి తగిన ప్రగతి కనిపించకపోతే, వారికి ప్రకంపన నివారణి (డీఫిబ్రిలేటర్) అమర్చి ఆకస్మిక హృదయ మరణాలను తగ్గించవచ్చు[13].
జఠరిక సహాయ పరికరాలు తాత్కాలిక ప్రయోజనంకు లభ్యం. హృదయసామర్థ్యం బాగా క్షీణించినచో ఇతర అవయవాల పనులతీరు బాగుండి, వయోవృద్ధులు కాని వారికి గుండె మార్పిడి చికిత్స పరిశీలించాలి.
హృదయవైఫల్యంను వైద్యులు నిత్యం చూస్తారు. కొందఱికి అత్యవసర చికిత్స అవసరం.
చికిత్సలో రక్తపరీక్షలు, బాధితులను తఱచు పరీక్షించుట, చాలా అవసరం. ఇదివరలో లక్షణాలకే చికిత్సలు ఉండేవి. ఇప్పుడు హృదయ సామర్థ్యం మెరుగుపఱచే చికిత్సలు లభ్యమగుటవలన హృదయ వైఫల్యం గలవారి ఆయుః ప్రమాణాలలో పెరుగుదల, లక్షణాలకు మెరుగుగా ఉపశమనం కలుగుట గమనిస్తున్నాము.
మూలాలు
[మార్చు]- ↑ 1.0 1.1 Centre (UK), National Guideline (2018-09), "Introduction", Chronic Heart Failure in Adults: Diagnosis and Management (in ఇంగ్లీష్), National Institute for Health and Care Excellence (NICE), retrieved 2023-09-16
{{citation}}: Check date values in:|date=(help) - ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 2.8 Ancha 5, Siri 5 (2023). The Washington Manual Of Medical Therapeutics 37 th edition. Mexico: Washington University in St.Louis. pp. 151 to 168. ISBN 978-1-975190-62-0.
{{cite book}}: CS1 maint: numeric names: authors list (link) - ↑ "Dorlands Medical Dictionary:high-output heart failure". web.archive.org. 2009-05-11. Archived from the original on 2009-05-11. Retrieved 2023-09-16.
{{cite web}}: CS1 maint: bot: original URL status unknown (link) - ↑ Thibodeau, Jennifer T.; Drazner, Mark H. (2018-07-01). "The Role of the Clinical Examination in Patients With Heart Failure". JACC: Heart Failure. 6 (7): 543–551. doi:10.1016/j.jchf.2018.04.005. ISSN 2213-1779.
{{cite journal}}: no-break space character in|title=at position 40 (help) - ↑ 5.0 5.1 "B-Type Natriuretic Peptide (BNP) Test: Normal Levels & Function". Cleveland Clinic (in ఇంగ్లీష్). Retrieved 2023-09-18.
- ↑ Amini, Behrang. "Septal lines in lung | Radiology Reference Article | Radiopaedia.org". Radiopaedia (in అమెరికన్ ఇంగ్లీష్). Retrieved 2023-09-18.
- ↑ academic.oup.com https://academic.oup.com/eurheartj/article/42/36/3599/6358045?login=false#305162845. Retrieved 2023-09-16.
{{cite web}}: Missing or empty|title=(help) - ↑ "Ejection Fraction | UpBeat.org - powered by the Heart Rhythm Society". upbeat.org. Retrieved 2023-09-16.
- ↑ Nicolas, Diala; Kerndt, Connor C.; Reed, Mirembe (2023), "Sacubitril-Valsartan", StatPearls, Treasure Island (FL): StatPearls Publishing, PMID 29939681, retrieved 2023-09-17
- ↑ Schrijvers, Dirk; van Fraeyenhove, Frank (2010-09). "Emergencies in Palliative Care". The Cancer Journal (in అమెరికన్ ఇంగ్లీష్). 16 (5): 514. doi:10.1097/PPO.0b013e3181f28a8d. ISSN 1528-9117.
{{cite journal}}: Check date values in:|date=(help) - ↑ "Pacemaker - Mayo Clinic". www.mayoclinic.org (in ఇంగ్లీష్). Retrieved 2023-09-17.
- ↑ "Pericardiectomy: Details, Recovery and Outlook". Cleveland Clinic (in ఇంగ్లీష్). Retrieved 2023-09-17.
- ↑ Ghzally, Yousra; Mahajan, Kunal (2023), "Implantable Defibrillator", StatPearls, Treasure Island (FL): StatPearls Publishing, PMID 29083660, retrieved 2023-09-17
